تغییر در شیوههای دندانپزشکی بازسازیکننده، مسیر جایگزینی دندانهای از دست رفته را از دندانهای مصنوعی متحرک و ناپایدار به سمت راهکارهای ثابت و هماهنگ با بدنه هدایت کرده است. امروزه استفاده از ایمپلنت دندان به عنوان برترین روش برای افرادی که به دنبال بازگرداندن قدرت جویدن و زیبایی لبخند خود هستند، شناخته میشود. با این حال، انتقال از بیدندانی به یک درمان موفق، فرآیندی پیچیده است که نیازمند ارزیابیهای دقیق زیستی و کلی بدن میباشد. متخصصان برجستهای در این حوزه، از جمله دکتر مختاری ، همواره بر این نکته تأکید دارند که موفقیت پایدار این درمان، بیش از آنکه به مهارت جراحی وابسته باشد، به انتخاب صحیح بیمار و درک محدودیتهای جسمی او بستگی دارد. در سالهای اخیر، معرفی روشهایی مانند ایمپلنت فوری انقلابی در کاهش زمان انتظار بیماران ایجاد کرده است، اما همین رویکردهای نوین نیز با چالشهای انتخابی شدیدی روبرو هستند که عدم توجه به آنها میتواند منجر به شکست زودهنگام درمان شود.
در دنیای امروز، از دست دادن دندان تنها یک مشکل زیبایی نیست، بلکه آغازگر زنجیرهای از تغییرات مخرب در ساختار فک و صورت است. زمانی که ریشه دندان از بین میرود، استخوان فک تحریکات لازم برای بازسازی را دریافت نمیکند و به مرور زمان دچار تحلیل میشود. اینجاست که اهمیت یک جایگزین ریشه-محور مشخص میگردد. بررسیهای علمی نشان میدهند که نرخ موفقیت این درمان در صورت رعایت اصول تشخیصی، بسیار بالاست، اما پرسش بنیادین همچنان پا برجاست: آیا ویژگیهای جسمی، تاریخچه پزشکی و سبک زندگی هر فرد، اجازه میدهد که او کاندیدای این جراحی باشد؟
نحوه عملکرد و پیوند ایمپلنت با بدن
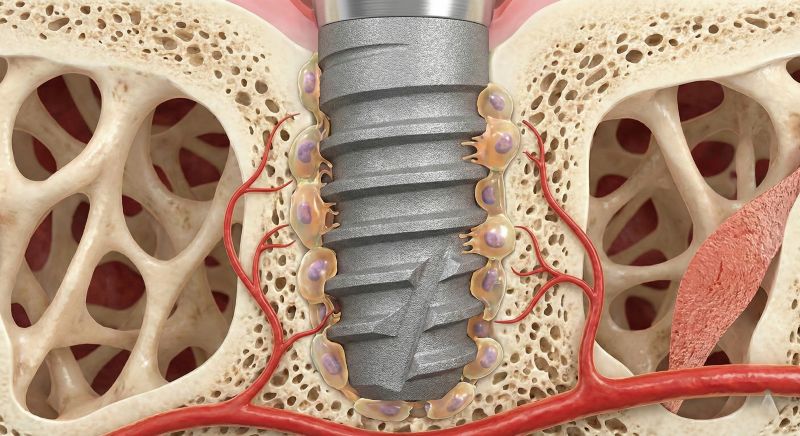
برای درک اینکه چرا برخی افراد گزینه مناسبی برای این درمان نیستند، ابتدا باید بدانیم که این قطعه مهندسی شده چگونه با بدن انسان تعامل میکند. برخلاف دندانهای مصنوعی سنتی، یک سیستم ایمپلنت از اجزایی تشکیل شده است که باید در سطحی سلولی با بافت زنده ادغام شوند. پایه اصلی (فیکسچر)، که معمولاً از تیتانیوم خالص یا آلیاژهای پیشرفته آن ساخته میشود، دارای سطحی با حفرههای بسیار ریز است که برای جذب سلولهای استخوانساز طراحی شده است.
فرآیند حیاتی که موفقیت را تضمین میکند، جوش خوردن استخوان (اسئواینتگریشن) نام دارد. در این فرآیند، استخوان مستقیماً به سطح فلز متصل میشود بدون آنکه لایهای از بافت اضافی بین آنها فاصله بیاندازد. این پدیده باعث میشود که پایه ایمپلنت به عنوان یک ریشه مصنوعی عمل کرده و نیروهای ناشی از جویدن را به استخوان منتقل کند، که خود عاملی برای حفظ تراکم استخوان در آن ناحیه است.
اجزای سیستم ایمپلنت دندان و نقش آنها
|
نام بخش |
نقش عملکردی |
ملاحظات زیستی |
|---|---|---|
|
پایه (فیکسچر) |
جایگزین ریشه در داخل استخوان |
نیاز به سازگاری بالا با بدن و پایداری اولیه |
|
رابط (اباتمنت) |
متصلکننده پایه و روکش |
باید مانع نفوذ باکتریها به بافتهای زیرین شود |
|
روکش (کرون) |
بخش ظاهری و عملکردی بالای لثه |
توزیع صحیح نیروهای جویدن |
ویژگیهای فرد مناسب برای جراحی ایمپلنت
شناسایی فرد مناسب بر اساس یک مثلث درمانی شامل سلامت عمومی، مقدار و کیفیت استخوان، و تعهد به بهداشت دهان انجام میگیرد. فردی که برای این جراحی انتخاب میشود باید دارای بدنی با توانایی بازسازی بافتی بالا باشد.
کیفیت و تراکم استخوان فک
استخوان فک باید پهنا، ارتفاع و تراکم کافی برای حمایت از پایه ایمپلنت را داشته باشد. استخوانهای فک بر اساس طبقهبندیهای علمی به چهار دسته تقسیم میشوند. استخوانهای بسیار متراکم یا بسیار نرم هر کدام چالشهای خاص خود را در جراحی ایجاد میکنند. اگر حجم استخوان به دلیل گذشت زمان طولانی از کشیدن دندان یا بیماریهای لثه کاهش یافته باشد، ثبات اولیه ایمپلنت به خطر میافتد و در چنین شرایطی، بیمار تا زمان انجام جراحیهای پیشنیاز، فرد مناسبی نخواهد بود.
سلامت بافتهای نرم و لثه
لثه سالم به عنوان اولین سد دفاعی عمل میکند. افرادی که دارای لثههای نازک یا مبتلا به بیماریهای لثه فعال هستند، در معرض خطر تجمع باکتری در اطراف گردن ایمپلنت قرار دارند. وجود عفونت فعال در هر نقطهای از دهان میتواند فرآیند جوش خوردن استخوان را مختل کرده و منجر به شکست درمان شود.
سلامت عمومی و قدرت ترمیم بدن
فرد مناسب نباید به بیماریهای کلی مبتلا باشد که روند ترمیم زخم را مختل میکنند. برای مثال، سیستم ایمنی باید قادر باشد پاسخهای لازم برای شروع فرآیند استخوانسازی را مدیریت کند. همچنین، برخورداری از یک رژیم غذایی مناسب که حاوی مقادیر کافی ویتامین دی و کلسیم باشد، به طور مستقیم بر کیفیت جوش خوردن استخوان به ایمپلنت تاثیر میگذارد.
بیماریهایی که مانع از انجام درمان میشوند
علیرغم موفقیتهای چشمگیر، دستهای از شرایط پزشکی وجود دارند که میتوانند فرد را به طور موقت یا دائم از لیست افراد مناسب خارج کنند. این موارد اغلب به اختلالات سوختوساز یا تاثیر داروها بر بافت استخوانی مربوط میشوند.
قند خون کنترلنشده و اختلالات سوختوساز
مرض قند یا دیابت یکی از چالشبرانگیزترین بیماریهای زمینهای در دندانپزشکی است. در بیماران دیابتی که قند خون آنها در محدوده نرمال قرار ندارد، خونرسانی به بافتها دچار اختلال شده و پاسخهای ایمنی ضعیف میگردد. این مسئله باعث میشود ریسک عفونت پس از جراحی افزایش یافته و استخوانسازی در اطراف پایه ایمپلنت با شکست مواجه شود. با این حال، دیابت کنترلشده با دارو مانعی برای درمان محسوب نمیشود.
پوکی استخوان و مصرف داروهای خاص
بیمارانی که به دلیل پوکی استخوان شدید تحت درمان با داروهای گروه بیسفسفونات (به ویژه به صورت تزریقی) هستند، در معرض خطر مرگ بافت استخوانی فک قرار دارند. این داروها مکانیسم بازسازی استخوان را تغییر میدهند و جراحی در این افراد میتواند منجر به آسیب جدی و عدم بهبودی محل جراحی شود.
بیماریهای قلبی و اختلالات خون
اگرچه بیماریهای قلبی به خودی خود مانع درمان ایمپلنت نیستند، اما افرادی که سکته قلبی اخیر داشتهاند یا دارای ضربان قلب نامنظم کنترلنشده هستند، به دلیل استرس جراحی و مصرف داروهای ضد انعقاد خون، ریسک بالایی در حین عمل دارند. مشاوره با پزشک قلب برای تنظیم داروهای رقیقکننده خون پیش از جراحی الزامی است.
جدول سطح خطر در شرایط مختلف
|
شرایط پزشکی |
سطح ریسک |
ملاحظات بالینی |
|---|---|---|
|
قند خون کنترلنشده |
بسیار بالا |
احتمال بالای عفونت و شکست پیوند استخوان |
|
شیمیدرمانی فعال |
مطلق |
اختلال شدید در تقسیم سلولی و ترمیم بافت |
|
بارداری |
موقت |
اجتناب از رادیوگرافی و جراحیهای غیرضروری |
|
سن زیر ۱۸ سال |
تا اتمام رشد |
اختلال در رشد طبیعی فک و جابجایی ایمپلنت |
تاثیر سبک زندگی بر موفقیت درمان ایمپلنت
یکی از بخشهای حیاتی در ارزیابی پیش از درمان، بررسی عادات روزمره بیمار است. ایمپلنت دندان برخلاف دندان طبیعی به فشارهای غیرطبیعی و مواد شیمیایی حساسیت متفاوتی نشان میدهد.
استعمال دخانیات، به ویژه سیگار و قلیان، جریان خون را در بافت لثه به شدت کاهش میدهد. نیکوتین باعث انقباض رگها شده و اکسیژنرسانی به محل جراحی را مختل میکند. آمارهای بالینی نشان میدهند که نرخ شکست ایمپلنت در افراد سیگاری به مراتب بیشتر از غیرسیگاریها است و این افراد برای روشهای پیچیده مانند پیوند استخوان مناسب نیستند مگر آنکه مصرف خود را برای مدتی قطع کنند.
علاوه بر سیگار، دندانقروچه (براکسیسم) نیز یک عامل محدودکننده بزرگ است. فشارهای شدیدی که در هنگام خواب بر روی ایمپلنت وارد میشود، میتواند منجر به شل شدن پیچها، شکستن روکش یا حتی تحلیل استخوان اطراف پایه شود. افرادی که دچار این مشکل هستند، تنها در صورتی برای درمان مناسب خواهند بود که متعهد به استفاده از محافظ شبانه (نایتگارد) پس از اتمام درمان باشند.
ایمپلنت فوری دندان و چالشهای آن
در سالهای اخیر، تقاضا برای روشهای سریعتر افزایش یافته است. ایمپلنت فوری تکنیکی است که در آن بلافاصله پس از کشیدن دندان، پایه ایمپلنت در همان حفره قرار میگیرد. این روش به ویژه برای دندانهای جلو که در خط لبخند قرار دارند، بسیار ارزشمند است.
اما واقعیت علمی این است که افراد مناسب برای این روش بسیار محدودتر از روش سنتی هستند. برای انجام این درمان سریع، استخوان باید از کیفیت فوقالعادهای برخوردار باشد تا بتواند ثبات اولیه ایمپلنت را تامین کند. اگر استخوان در حین کشیدن دندان آسیب ببیند یا دچار عفونت مزمن باشد، قرار دادن بلافاصله ایمپلنت، ریسک عفونت و پسزدن را به شدت افزایش میدهد. متخصصان تاکید میکنند که تشخیص دقیق پزشک در این مرحله حیاتی است؛ چرا که فشار زودهنگام بر روی پایهای که هنوز با استخوان جوش نخورده است، میتواند منجر به شکست کل درمان شود.
مزایا و محدودیتهای روش سریع
این روش با حذف دوره طولانی بهبودی، تعداد جلسات جراحی را کاهش میدهد. با این حال، خطر جابجاییهای بسیار ریز پایه در این روش بیشتر است. همچنین، روکش موقتی که در این مرحله نصب میشود، صرفاً جنبه زیبایی داشته و نباید در فرآیند جویدن درگیر شود.
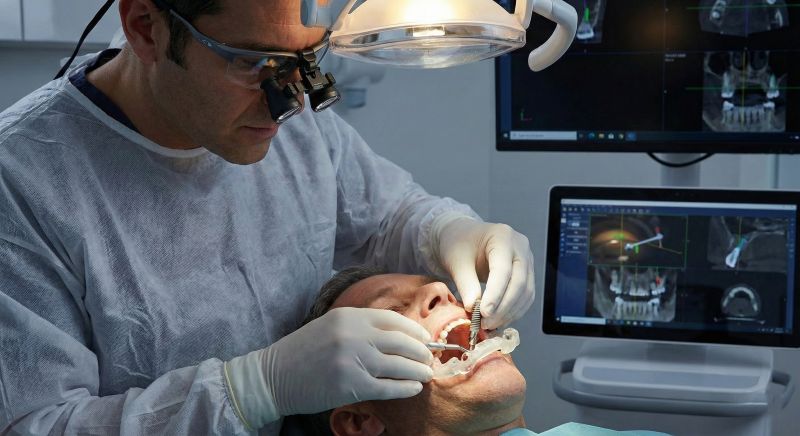
نقش فناوریهای جدید در کاهش خطر
امروزه استفاده از ابزارهای دیجیتال، موفقیت درمان ایمپلنت را در افرادی که شرایط حساس دارند، ممکن ساخته است.
تصویربرداریهای پیشرفته سهبعدی (سیتیاسکن) به جراح اجازه میدهد تا یک مدل دقیق از فک بیمار را مشاهده کند. این فناوری امکان اندازهگیری دقیق ضخامت استخوان را فراهم میکند و به پزشک کمک میکند تا از برخورد با اعصاب حیاتی و سینوسها جلوگیری نماید. در واقع، این اسکنها تعیین میکنند که آیا بیمار به جراحیهای کمکی نیاز دارد یا خیر.
یکی دیگر از تحولات بزرگ، طراحی دیجیتال و استفاده از راهنماهای جراحی (گاید) است. در این روش، جراحی ابتدا در نرمافزار شبیهسازی میشود و سپس یک قالب اختصاصی ساخته میشود که محل و زاویه دقیق ورود ایمپلنت را مشخص میکند. این دقت بالا باعث میشود که جراحی با کمترین برش انجام شده و زمان بهبودی و درد بیمار به حداقل برسد.
جراحیهای لازم قبل از ایمپلنت دندان
بسیاری از افراد به دلیل تحلیل شدید فک تصور میکنند که دیگر گزینه مناسبی برای این درمان نیستند. اما جراحیهای بازسازیکننده این باور را تغییر دادهاند.
- بالا بردن سینوس (سینوس لیفت): در فک بالا، سینوسها ممکن است به دلیل از دست رفتن دندانها بزرگ شده و فضای استخوانی را اشغال کنند. در این جراحی، غشای سینوس به آرامی بالا برده شده و پودر استخوان در فضای زیر آن قرار میگیرد.
- پیوند استخوان: برای افرادی که عرض یا ارتفاع استخوان فک آنها کاهش یافته است، از مواد پیوندی استفاده میشود تا بستر لازم ایجاد گردد. اگرچه این کار طول دوره درمان را افزایش میدهد، اما پایداری بلندمدت ایمپلنت را تضمین میکند.
مراقبتهای لازم بعد از عمل
موفقیت جراحی تنها نیمی از مسیر است. نیمی دیگر به نحوه نگهداری بیمار بستگی دارد. ایمپلنتها علیرغم مقاوم بودن در برابر پوسیدگی، در برابر تجمع جرم و باکتری بسیار حساستر از دندانهای طبیعی هستند.
در ۴۸ ساعت اول پس از جراحی، استراحت کامل، استفاده از کمپرس سرد و اجتناب از فعالیتهای سنگین الزامی است. رژیم غذایی در هفتههای اول باید شامل غذاهای نرم و سرد باشد تا فشاری به پایه در حال جوش خوردن وارد نشود. در بلندمدت، استفاده از مسواکهای مخصوص و نخ دندان برای جلوگیری از عفونتهای اطراف ایمپلنت حیاتی است. مراجعه منظم به دندانپزشک برای بررسی وضعیت استخوان، تفاوتی اساسی در ماندگاری ۲۰ تا ۲۵ ساله این درمان ایجاد میکند.

نتیجهگیری
در پاسخ به این پرسش که «آیا همه افراد گزینه مناسبی برای ایمپلنت دندان هستند؟»، باید گفت که علیرغم پیشرفتهای فراوان، این درمان همچنان نیازمند بسترهای جسمانی خاصی است. سلامت کلی بدن، تراکم استخوان و تعهد به بهداشت، ستونهای اصلی موفقیت هستند. اگرچه محدودیتهایی مانند دیابت کنترلنشده، مصرف سیگار یا تحلیل شدید استخوان میتوانند موانعی جدی ایجاد کنند، اما فناوریهای نوین تصویربرداری و جراحیهای بازسازی، دایره افراد مناسب را به شدت گسترش دادهاند.
انتخاب روش صحیح، بیش از هر چیز به تشخیص دقیق پزشک و ارزیابی شخصی هر بیمار بستگی دارد. یک معاینه کامل شامل اسکنهای سهبعدی و بررسی تاریخچه پزشکی، اولین و مهمترین قدم برای تضمین یک درمان ایمن و پایدار است. در نهایت، آگاهی بیمار از محدودیتها و مراقبتهای لازم، ضامن اصلی بازگشت لبخند و سلامت دهان در درازمدت خواهد بود.